Cómo las células reconocen a los huéspedes no invitados
Hasta ahora, el sensor inmunológico TLR8 ha permanecido en las sombras de la ciencia. Un equipo de investigación dirigido por la Universidad de Bonn ha descubierto ahora cómo este sensor juega un papel importante en la defensa de las células humanas contra los intrusos. Las enzimas RNaseT2 y RNase2 cortan los ácidos ribonucleicos (ARN) de las bacterias en pequeños fragmentos que son tan característicos como una huella digital. Sólo así el TLR8 puede reconocer los patógenos peligrosos e iniciar las contramedidas.
Thomas Ostendorf, Prof. Dr. Gunther Hartmann, Dr. Eva Bartok y Dr. Thomas Zillinger (de izquierda a derecha) del Instituto de Química Clínica y Farmacología Clínica del Hospital Universitario de Bonn
© Rolf Müller/UKB
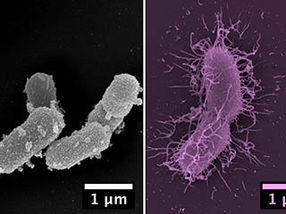
Cuando las bacterias o los patógenos que causan la malaria invaden las células humanas vivas, estas células pueden ser muy poco acogedoras. Tratan de alejarlas liberando especies reactivas de oxígeno, un principio que también se utiliza en los limpiadores y desinfectantes de baños. La célula entra en estado de emergencia, se coloca en una especie de cuarentena y produce mensajeros inflamatorios que atraen y activan otras células inmunes. Estas células inmunes pueden entonces matar a las células infectadas o formar anticuerpos contra los patógenos y así, idealmente, combatir la infección a largo plazo.
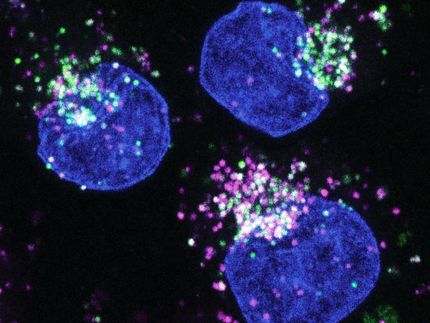
¿Pero cómo reconoce la célula humana viviente si un huésped indeseable está siquiera allí? Como un sistema de radar, el sensor inmunológico con el nombre científico de Receptor de peaje 8 o "TLR8" monitorea si los ácidos ribonucleicos (ARN) reveladores aparecen durante el reciclaje de células muertas o la ingestión de patógenos vivos, indicando los invasores extraños. Esto se debe a que, al igual que en un proceso digestivo, las células completas y los componentes celulares que ya no se necesitan se toman y se descomponen en sus componentes individuales y se reensamblan en nuevas estructuras celulares. Si las bacterias u otros patógenos se esconden en estos componentes, sus diferentes ARNs aparecerán en la pantalla de radar del TLR8 durante el proceso de reciclaje.
TLR8 permaneció en las sombras
"El sensor inmunológico TLR8 fue descuidado durante mucho tiempo", dice la Dra. Eva Bartok. "La razón es que no es activo en ratones, pero muchos estudios inmunológicos se llevan a cabo en estos organismos modelo." En los humanos juega un papel importante. Como explica el jefe del grupo de investigación del Instituto de Química Clínica y Farmacología Clínica del Hospital Universitario de Bonn, fue sólo el advenimiento de la edición del gen CRISPR-Cas9 lo que permitió comprender la importancia del sensor inmunológico TLR8 en las células humanas.
Los investigadores de la Dra. Eva Bartok y el Prof. Dr. Gunther Hartmann del Cluster de Excelencia en InmunoSensación de la Universidad de Bonn desactivaron por primera vez el TLR8 eliminando el gen mediante el uso de CRISPR-Cas9. "La consecuencia fue que las células humanas ya no eran capaces de reconocer el ARN de las bacterias", dice Thomas Ostendorf, autor principal del grupo de investigación de Bartok. "Esto demuestra la importancia central del TLR8".
La edición del gen CRISPR-Cas9 permitió el novedoso estudio
Al desactivar otros genes, los investigadores descubrieron dos herramientas importantes del sistema inmunológico: RNaseT2 y RNase2. Ambas enzimas aseguran que el sensor inmunológico TLR8 es capaz de detectar los ácidos ribonucleicos de las bacterias y la malaria en primer lugar. "Quizás se puede imaginar el ARN largo como ovillos de lana, el cabo suelto no es realmente visible", explica Thomas Zillinger, otro autor principal del trabajo del grupo del Prof. Hartmann. Mientras el ARN esté presente como bolas enredadas, su secuencia no puede ser identificada. TLR8 sólo puede detectar si el ARN proviene del huésped o de un intruso una vez que ha sido descompuesto en fragmentos legibles por la RNasaT2 y la RNasa2.
Los científicos trabajaron inicialmente con líneas de cultivo celular de tumores. Para validar los resultados, utilizaron células sanguíneas de pacientes con una enfermedad inflamatoria congénita muy rara en la que no se puede producir RNaseT2 debido a un defecto genético, y que sufren una grave discapacidad mental y física como resultado. "Las células inmunes primarias de estos pacientes permitieron a los investigadores de Bonn validar muy bien los resultados de las líneas celulares del modelo CRISPR-Cas9", dice la Prof. Dra. Jutta Gärtner, Directora del Departamento de Pediatría y Medicina del Adolescente del Centro Médico Universitario de Göttingen, quien describió por primera vez esta enfermedad y proporcionó a los investigadores de Bonn células inmunes de estos raros pacientes.
La investigación básica para vacunas e inmunoterapias
"La interacción de la RNasaT2 y la RNasa2 con el sensor inmunológico TLR8 es un elemento clave de la respuesta inmunológica contra los patógenos dentro de las células", dice Bartok. Este hallazgo podría conducir potencialmente al desarrollo de nuevas vacunas contra las infecciones o inmunoterapias para el cáncer mediante la activación del TLR8 con mayor fuerza y específicamente a través de moléculas de ARN hechas a medida, turbando así el sistema inmunológico. "Sin embargo, esto requerirá más investigación y desarrollo translacional intensivo. Es posible que dé lugar a la creación de una nueva empresa de biotecnología, de modo que se puedan poner a disposición los considerables recursos necesarios para el desarrollo clínico", añade el Profesor Hartmann.
Nota: Este artículo ha sido traducido utilizando un sistema informático sin intervención humana. LUMITOS ofrece estas traducciones automáticas para presentar una gama más amplia de noticias de actualidad. Como este artículo ha sido traducido con traducción automática, es posible que contenga errores de vocabulario, sintaxis o gramática. El artículo original en Inglés se puede encontrar aquí.