Die Immunbremse im Kampf gegen Krebs
Die Immuntherapie gilt als eine der großen Hoffnungen der modernen Krebstherapie. Denn in den letzten Jahren hat man erkannt, dass ein ganzes Netzwerk von hemmenden Mechanismen das Immunsystem im Kampf gegen Krebs lahm legen kann.
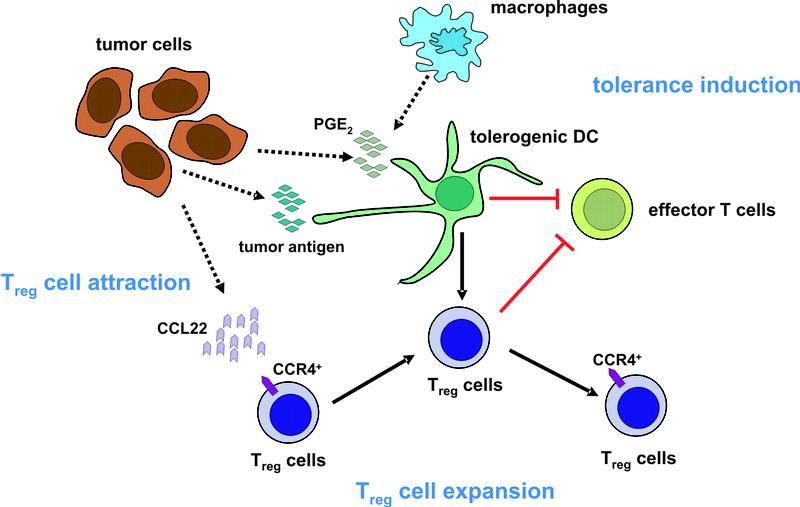
Konzept der Attraktion und Expansion von regulatorischen T-Zellen im Tumormikromilieu. Von Botenstoffen angelockt, wandern regulatorische T-Zellen in das Tumormikromilieu ein. Dort kommt es zu einer Vermehrung von regulatorischen T-Zellen und zur Inhibition von Effektorzellen und damit zur Abschaltung einer gerichteten Immunantwort gegen den Tumor.
AG Dr. Beyer / Prof. Schultze
Diese Immunbremse zu verstehen und gezielt auszuschalten hat sich Professor Schultze und sein Team zur Aufgabe gemacht. Dabei beschäftigen sich die Forscher insbesondere mit regulatorischen Immunzellen, unter anderem den sogenannten regulatorischen T-Zellen.
Immunsuppression durch spezialisierte Immunzellen wurde bereits in den 1980er Jahren vermutet. Doch ließen die damals zur Verfügung stehenden Technologien eine eindeutige Charakterisierung solcher Zellen nicht zu. Ende der 1980er Jahre wurde das Konzept deshalb wieder verlassen. Erst Mitte der 1990er Jahre konnte in Mäusen aufgedeckt werden, dass es diese immunsuppressiven Immunzellen doch gibt, und dass diese anhand spezifischer Oberflächenmoleküle sichtbar gemacht werden können. Kurze Zeit später war klar, dass diese Art von Zellen auch beim Menschen vorkommt. In weiser Voraussicht nannte man diese neue Klasse von Zellen nicht suppressive sondern regulatorische Immunzellen aus der Reihe der T-Lymphozyten (regulatorische T-Zellen). Denn in der Tat sind diese Zellen nicht nur in der Lage Immunantworten zu unterdrücken, sondern sie können diese auch sehr gezielt beeinflussen oder regulieren.
Frühzeitig wurde klar, dass das Fehlen dieser regulatorischen T-Zellen zu einer Dysregulation des Immunsystems führt, was wiederum die Entstehung von Autoimmunerkrankungen fördert. Es stellte sich also die Frage, ob es bei Krebserkrankungen auch zu einer Fehlfunktion dieser Zellen kommen könnte, in diesem Fall zu einer Vermehrung regulatorischer T-Zellen. Und in der Tat konnten das Bonner Team von Professor Schultze und Dr. Beyer, aber auch andere Wissenschaftler inzwischen für fast alle Krebsarten zeigen, dass diese regulatorischen T-Zellen bei Krebspatienten vermehrt sind und eine verstärkte immunsuppressive Funktion aufweisen. Dabei fiel dem Team um Professor Schultze insbesondere auf, dass die Zahl der regulatorischen T-Zellen mit der Ausdehnung der Krebserkrankung zunahm, dass eine höhere Zahl an regulatorischen T-Zellen mit einer schlechteren Prognose einherging und dass bestimmte Chemotherapeutika zu einer starken Verminderung dieser Zellen führen. Erstmals konnten die Bonner Forscher auch zeigen, dass die Vermehrung regulatorischer T-Zellen bei Krebspatienten zu einem großen Teil auf eine Neubildung dieser Zellen im Thymus zurückging und nicht wie aufgrund von Tierversuchen vermutet nur durch eine verstärkte Expansion bereits vorhandener regulatorischer T-Zellen zu begründen ist. Diese Befunde könnten für die Entwicklung von neuen Therapieansätzen von großer Bedeutung sein, da eine einmalige Zerstörung bestehender regulatorischer T-Zellen bei kontinuierlicher Neuproduktion wenig erfolgversprechend sein würde. Erst kürzlich konnte das Bonner Forscherteam zeigen, dass die Neubildung von regulatorischen T-Zellen bei der Immuntherapie durch den Botenstoff Interleukin-2 besonders angefacht wird. Diese Ergebnisse können als ein weiterer Baustein angesehen werden, der erklärt, warum bisherige Immuntherapien im klinischen Einsatz nicht so erfolgreich sind, wie es aufgrund von Tierversuchen erwartet wurde.
Aufgrund der erdrückenden Beweislage für eine immunsuppressive Funktion regulatorischer T-Zellen während der Tumorentstehung und -wachstum hat das Team von Professor Schultze schon frühzeitig damit begonnen, Gene in regulatorischen T-Zellen zu identifizieren, die möglicherweise in der Zukunft als Ziele für neue Krebsmedikamente dienen könnten. Mithilfe genomischer Technologien ist es der Arbeitsgruppe von Professor Schultze im Rahmen dieses von der Wilhelm-Sander-Stiftung geförderten Projektes inzwischen gelungen, eine Reihe interessanter Kandidatengene ('Targets') zu identifizieren. Zurzeit beschäftigen sich die Bonner Forscher mit der biologischen Charakterisierung dieser Targets, eine wichtige Voraussetzung für die Verwendung solcher Zielstrukturen für therapeutische Zwecke. Dabei planen die Forscher, gemeinsam mit Chemikern, Bioinformatikern und Biologen Moleküle zu entwickeln, die regulatorische T-Zellen gezielt erkennen können. Nach dem Andocken dieser Moleküle können diese dann in die Zelle eingeschleust, um so das Programm zum Zelltod regulatorischer T-Zellen einzuleiten. Damit erhoffen sich die Forscher ein gezieltes Ausschalten dieser wichtigen Immunbremse im Kampf gegen Krebs.