Bakterielle Biofilme detektieren und bekämpfen
Forscher haben ein Molekül hergestellt, das Infektionen mit Pseudomonaden im Körper sichtbar machen kann
Der Problemkeim Pseudomonas aeruginosa kann schwere Infektionen in verschiedenen Organen des menschlichen Körpers auslösen. Besonders gefährlich wird es, wenn sich die Bakterien zu Biofilmen zusammenlagern: So entziehen sie sich nicht nur Angriffen des Immunsystems, sondern schützen sich sogar vor der Wirkung von Antibiotika. Die Folge ist eine kaum behandelbare chronische Infektion. Wissenschaftler des Helmholtz-Instituts für Pharmazeutische Forschung Saarland (HIPS), einem gemeinsamen Standort des Helmholtz-Zentrums für Infektionsforschung (HZI) und der Universität des Saarlandes, haben ein Molekül entwickelt, das speziell an ein bakterielles Schlüsselprotein in Biofilmen bindet. Dieses Molekül blockiert dadurch einen wichtigen Baustein des Biofilms und kann gleichzeitig – wenn es mit einem entsprechenden Farbstoff versehen ist – den Biofilm im Körper sichtbar machen.
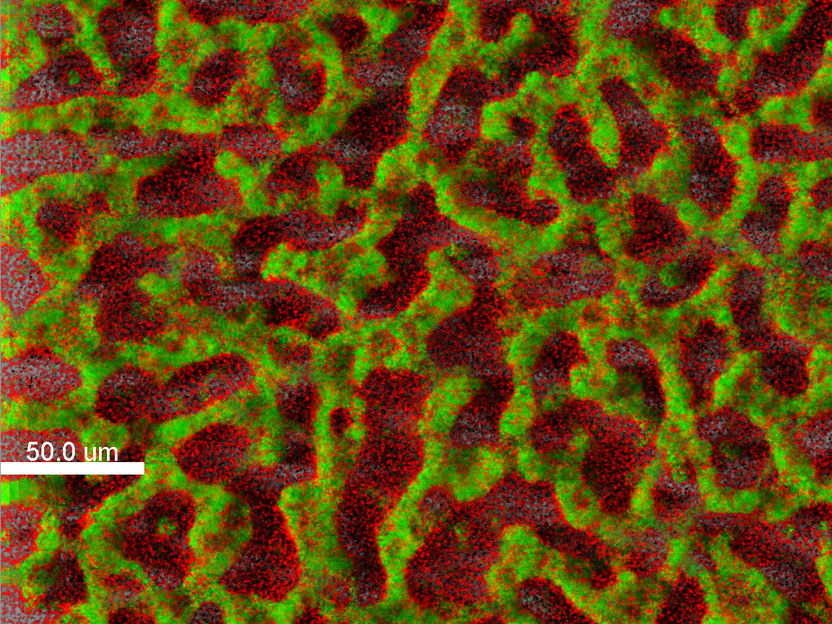
Biofilm eines klinischen Isolates von Pseudomonas aeruginosa in der Fluoreszenzfärbung (grün: lebende Zellen, rot: tote Zellen)
© TWINCORE / Janne Thöming
Bakterien der Art Pseudomonas aeruginosa gehören zu den Krankenhauskeimen und sind gegen viele gängige Antibiotika resistent. Sie können alle Organe oder auch Implantate befallen und sogenannte Biofilme bilden, in denen sie lange Zeit geschützt überdauern. Die Folge ist eine chronische Infektion, die nur schwer behandelt werden kann, da sowohl das Immunsystem als auch Antibiotika den Bakterien nichts anhaben können. Um einen Biofilm zu bilden, setzen die Pseudomonaden bestimmte Proteine frei – die Lektine. Diese Proteine binden außerhalb der Bakterienzellen an Zuckermoleküle und vernetzen sie zu einer Matrix, in der sich die Erreger zusammenlagern. Gelänge es, die Lektine mit einem Wirkstoff zu blockieren, könnten so bestehende Biofilme aufgelöst oder deren Bildung verhindert werden.
Da zum Beispiel das Lektin mit der Bezeichnung „LecA“ die Zuckermoleküle nur recht locker bindet, haben sich die HIPS-Forscher um Dr. Alexander Titz auf die Suche nach einem Molekül gemacht, das dauerhaft an LecA bindet. Die Voraussetzung dafür ist eine sogenannte kovalente Bindung oder Atombindung. „Wir haben zunächst mittels Röntgenstrukturanalyse die dreidimensionale Struktur von LecA analysiert und dann rational gezielt ein kleines Molekül entworfen, dessen Eigenschaften eine kovalente Bindung an die Zuckerbindestelle von LecA ermöglichen sollten“, sagt Alexander Titz. Das auf diese Weise entworfene Molekül haben die Forscher anschließend im Labor synthetisch hergestellt und mit LecA zusammengebracht. Mithilfe verschiedener biophysikalischer Methoden haben Kollaborationspartner am HIPS und am Centre national de la recherche scientifique in Grenoble die exakte Position der Bindestelle am Lektin bewiesen. In massenspektrometrischen Untersuchungen konnten sie dann die kovalente Bindung eindeutig nachweisen.
„Damit ist es erstmals überhaupt gelungen, ein spezifisches Molekül zu erzeugen, das kovalent an ein Lektin bindet“, sagt Titz, der die Nachwuchsgruppe „Chemische Biologie der Kohlenhydrate“ des HZI und des Deutschen Zentrums für Infektionsforschung leitet. Ein möglicher Weg der Anwendung ist die Weiterentwicklung des Moleküls zu einem Wirkstoff, der die Biofilmbildung von Pseudomonas aeruginosa unterdrückt. Die Bakterien würden zwar normal wachsen, könnten aber keinen Biofilm mehr bilden und wären so weniger gefährlich – sie würden ihre Virulenz einbüßen. Damit ließen sie sich mit Antibiotika behandeln, falls das Immunsystem sie nicht schon beseitigt. Für diesen Ansatz als Pathoblocker müsste das neue Molekül allerdings noch weiter optimiert werden.
„Eine andere Anwendungsmöglichkeit konnten wir schon zeigen, und zwar in der Bildgebung“, sagt Alexander Titz. „Wir haben das lektinbindende Molekül mit einem fluoreszierenden Farbstoff gekoppelt und konnten damit bestehende Biofilme sichtbar machen.“ Bislang lässt sich eine Infektion mit Pseudomonas aeruginosa zwar diagnostizieren, meist aber nicht der genaue Ort im Körper feststellen. Eine gezielt auf das befallene Organ oder Gewebe ausgerichtete Therapie ist daher nicht möglich. „Für eine diagnostische Anwendung am Menschen müssen wir das Molekül noch weiterentwickeln. Zum Beispiel müssen wir anstelle des Fluoreszenzfarbstoffes eine Sonde einsetzen, die das Detektieren mit Magnetresonanz- oder Positronen-Emissions-Tomographie ermöglicht“, sagt Titz. Außerdem müsse das langfristige Überleben des Moleküls im Körper sichergestellt werden. Diese Optimierungsprozesse laufen unter anderem im Rahmen einer Förderung des Europäischen Forschungsrates (ERC).