Wie Leberkrebs entsteht
Forschende der Universität Zürich und des Universitätsspitals Zürich haben einen zentralen Mechanismus entdeckt, wie Leberkrebs entsteht. Über Jahre sterben bei chronischen Lebererkrankungen geschädigte Zellen ab und werden durch neue ersetzt. Mit zunehmender Dauer häufen sich die DNA-Schäden, was die Krebsentwicklung begünstigt. Das Enzym Caspase 8 nimmt dabei eine wichtige Doppelrolle ein.
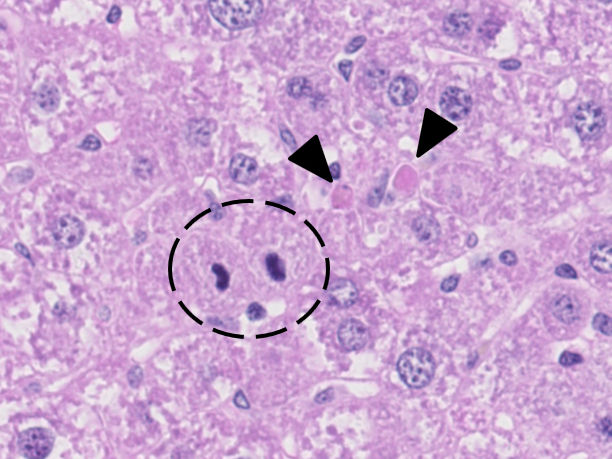
Mikroskopisches Bild einer Mausleber mit durch Apoptose sterbenden Leberzellen (Pfeilköpfe) und sich teilenden Zellen (im Kreis), die das Gewebe regenerieren.
USZ
Leberkrebs ist weltweit die zweithäufigste krebsbedingte Todesursache und jene Krebserkrankung, deren Häufigkeit am schnellsten zunimmt. In der Grosszahl der Fälle entwickelt sich der Tumor bei Patienten mit chronischen Lebererkrankungen. Meist sind dies chronische Infektionen mit Hepatitis-Viren oder eine sogenannte Fettleber, die z.B. auf ernährungsbedingte bzw. genetisch verursachte Fettstoffwechselstörungen oder übermässigen Alkoholkonsum zurückgeht.
Ein internationales Forscherteam unter der Leitung von UZH-Professor Achim Weber vom Institut für Pathologie und Molekularpathologie des Universitätsspitals Zürich, und Mathias Heikenwälder, Professor am Deutschen Krebsforschungszentrum in Heidelberg, hat nun einen zentralen Mechanismus entdeckt, wie sich Leberkrebs entwickelt. Einer der Hauptakteure in diesem Prozess ist das Enzym Caspase 8, das eine wichtige Doppelrolle einnimmt.
Kurzfristiger Schutz begünstigt Krebsentwicklung langfristig
So ist dieses Eiweiss mitverantwortlich dafür, in krankhaften Leberzellen den programmierten Zelltod, die Apoptose, auszulösen. Ist die Leber dauerhaft geschädigt, kommt es in den Hepatozyten zunächst zur vermehrten Aktivierung des Zelltods, wie die Wissenschaftler anhand von Patientenproben und diversen Mausmodellen zeigen. Als Reaktion darauf teilen sich die Leberzellen häufiger, um das Gewebe zu regenerieren. Dies bewirkt einen dauerhaften Stress: Über Jahre sterben geschädigte Leberzellen ab und neue wachsen nach.
Da bei jeder Zellteilung das Erbmaterial zuerst verdoppelt wird, schleichen sich laufend mehr Fehler in der DNA ein. Die zunehmende Anzahl von Mutationen führt zur genetischen Instabilität und erhöht die Wahrscheinlichkeit, dass eine Leberzelle zur Tumorzelle wird. Letztlich bewirkt die chronisch gesteigerte Zelltod-Aktivität, dass sich Leberkrebs entwickelt. So erhöht die an sich sinnvolle Eliminierung geschädigter Krebszellen langfristig das Tumorrisiko. «Wir haben diesen Mechanismus bei allen unterschiedlichen Lebererkrankungen und in sämtlichen untersuchten Mausmodellen beobachtet – er scheint bemerkenswert universell zu sein», ergänzt Weber.
Enzym Caspase 8 hat wichtige Doppelfunktion
Bei ihren Untersuchungen fanden die Forscher eine zweite wichtige Funktion von Caspase 8: In einem Komplex mit weiteren Proteinen erkennt das Enzym DNA-Schäden in den verbleibenden Leberzellen und leitet deren Reparatur ein. Damit offenbart sich ein weiterer Mechanismus, mit dem Caspase 8 die Leberzellen schützt. Für Achim Weber sind diese Ergebnisse nicht nur für die Grundlagenforschung relevant: «Unsere Ergebnisse haben wichtige Implikationen für die Klinik – einerseits für die Behandlung von Patienten mit chronischen Lebererkrankungen und andererseits für die Anwendung Zelltod-induzierender Krebsmedikamente».