MHH: Wirksame Gentherapie für Kinder mit schwerer Immunkrankheit
Neues Therapieverfahren hilft weltweit zum ersten Mal Patienten mit der Erberkrankung Wiskott-Aldrich-Syndrom
Weltweit erstmals konnten Kinder, die an der seltenen Immunkrankheit Wiskott-Aldrich-Syndrom (WAS) leiden, mit Hilfe einer Stammzellgentherapie an der Medizinischen Hochschule Hannover (MHH) behandelt werden. In einer klinischen Studie ist es dem Team um Professor Dr. Christoph Klein, Direktor der MHH-Klinik für Pädiatrische Hämatologie und Onkologie, gelungen, mit Hilfe eines Gentherapeutikums die Symptome der Erbkrankheit zu beseitigen: Patienten zeigten bis zu vier Jahre nach dem Eingriff keine Krankheitszeichen mehr und führen ein normales Leben. Die Korrektur zeigt sich bei acht von zehn Kindern in allen Blutzellen stabil. Ein Patient konnte nicht genug korrigierte Zellen erhalten, ein weiterer entwickelte als Nebenwirkung eine Leukämie. Erste Ergebnisse der beiden am längsten erfolgreich behandelten Patienten sind jetzt im „New England Journal of Medicine“ veröffentlicht worden.
„Wir freuen uns alle über diese Erfolge einer neuen und offensichtlich wirksamen Therapie. Dennoch steht die Entwicklung der Gentherapie noch ganz am Anfang. Wir fühlen uns einer vorsichtigen und kritischen Vorgehensweise verpflichtet, denn neue Therapiemethoden bergen immer auch das Risiko unerwünschter Nebenwirkungen, die sich auch in dieser Studie leider nicht vermeiden ließen“, erklärt Professor Klein, der für seine Leistungen auf den Gebieten der Kinderheilkunde und Immunologie dieses Jahr von der Deutschen Forschungsgemeinschaft (DFG) den hochdotierten Leibniz-Preis verliehen bekam.
Das Wiskott-Aldrich-Syndrom
Die ersten Symptome des Wiskott-Aldrich-Syndroms treten bereits im frühen Kindesalter auf. Dazu gehören schwere wiederkehrende Infektionen wie Lungenentzündungen. Auch Blutungen und Hautausschläge können Anzeichen der seltenen Krankheit sein. Patienten mit Wiskott-Aldrich-Syndrom haben ein hohes Risiko, Autoimmunerkrankungen, Leukämien oder Lymphome zu entwickeln. Unbehandelt führt der Immundefekt im Kindesalter zum Tod. Bislang konnten betroffene Kinder nur mit Hilfe einer Transplantation von Blutstammzellen eines Spenders gerettet werden. Dieses Verfahren ist jedoch häufig mit schweren Nebenwirkungen verbunden. „Die Gentherapie ist oft weniger belastend als die allogene Blutstammzelltransplantation, nach der schwere Komplikationen durch Unverträglichkeiten des Immunsystems auftreten können“, erklärt Dr. Kaan Boztug, wissenschaftlicher Mitarbeiter im Rahmen dieser Gentherapiestudie und Erstautor der Veröffentlichung im „New England Journal of Medicine“. Die Erberkrankung beruht auf einer Genmutation, die die Bildung des WAS-Proteins beeinträchtigt.
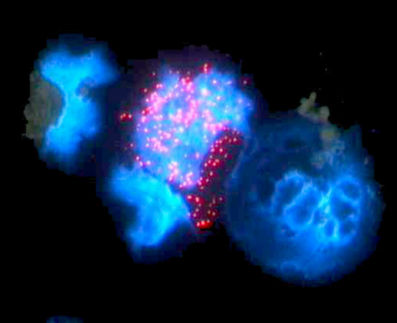
Das Protein ist wesentlich für die Funktion des Zytoskeletts der Zelle und damit notwendig für die Reifung und Aktivierung der an der Immunabwehr beteiligten weißen Blutkörperchen (Leukozyten) und der Blutplättchen (Thrombozyten). Nach der erfolgreichen Gentherapie konnte das Forscherteam durch eine Vielzahl von molekularen Untersuchungen nachweisen, dass die entsprechenden Funktionen wiederhergestellt sind.
Therapie mit dem gesunden Gen
Der Gendefekt wird auf dem X-Chromosom vererbt und betrifft ausschließlich Jungen wie den heute fünfjährigen Felix Ott. Direkt nach seiner Geburt kam Felix auf die Intensivstation. Die Anzahl seiner Blutplättchen (Thrombozyten) war extrem niedrig - das kann zu lebensgefährlichen Blutungen führen. Ein Wiskott-Aldrich-Syndrom, wurde allerdings erst im Alter von dreieinhalb Jahren bei ihm diagnostiziert. Eine verzögerte Diagnose ist für Patienten mit seltenen Erkrankungen noch immer ein großes Problem. Die Ärzte prophezeiten dem Kind eine geringe Lebenserwartung. 2009 erhielt der aus Rheinland-Pfalz stammende Junge an der MHH die lebensrettende Gentherapie. Zuvor lebte Familie Ott in ständiger Angst. Jeder Sturz oder eine innere Blutung hätten für Felix den Tod bedeuten können.
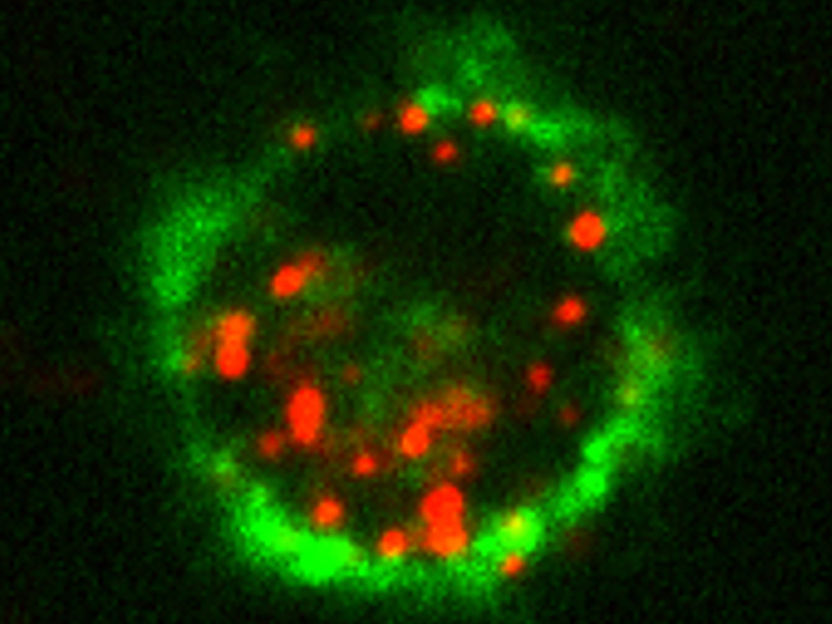
Bei dem gentherapeutischen Verfahren wurden Felix zunächst seine eigenen Blutstammzellen (hämatopoetische Stammzellen) entnommen und gereinigt. Diese Stammzellen haben ihren Platz im Knochenmark, aus ihnen entstehen alle Zellen des Blutes und des Immunsystems. Im Labor schleusten die Forscher mit Hilfe eines retroviralen „Gentaxis“ (Vektor) eine gesunde Kopie des WAS-Gens in die Erbinformation der Stammzellen ein und gaben diese anschließend dem Patienten zurück. Nach der Transplantation der korrigierten Blutstammzellen normalisierten sich innerhalb eines Jahres die Zahl und Funktion der verschiedenen Blutzellen. Die Krankheitssymptome klangen vollständig ab. Felix kann nun ein normales Leben führen.
Chancen und Risiken der Gentherapie
Bei der Gentherapie werden Körperzellen durch Transfer von genetischer Information in die Lage versetzt, einen fehlenden lebensnotwendigen Stoff, zum Beispiel ein Eiweiß, selbst herzustellen. Die Natur selbst liefert äußerst wirkungsvolle Transportvehikel in die Zelle: Viren sind sehr effiziente Genfähren. Um ein Virus als Genfähre benutzen zu können, wurden alle Virusgene entfernt, und stattdessen das gesunde WAS-Gen eingesetzt. Im Idealfall wird eine solche Gentherapie einmalig angewendet und erspart dem Patienten unter Umständen sogar die lebenslange Einnahme von Medikamenten.
Trotz der einfachen Grundidee ist die Gentherapie eine komplexe medizinische Behandlung, die Entwicklungspotenzial, aber auch Risiken aufweist. Die Sicherheit des Patienten hat neben der Aussicht auf Heilung höchste Priorität. Mögliche Nebenwirkungen der Gentherapie sind unerwünschte Genaktivierungen in einzelnen Zellen, sogenannte Insertionsmutagenesen, die im ungünstigsten Fall eine Krebserkrankung auslösen können. Eine engmaschige Kontrolle der transplantierten Patienten ist darum überaus wichtig. Professor Dr. Christof von Kalle vom Nationalen Centrum für Tumorerkrankungen (NCT) am DKFZ in Heidelberg ist ein international renommierter Spezialist auf dem Gebiet der Sicherheit von Gentherapiestudien.
Sein Team untersucht in regelmäßigen Abständen die korrigierten Blutstammzellen der Patienten auf krebsauslösende Faktoren. „Wenn auch bei den ersten WAS-Patienten zunächst keine Anzeichen einer Gefährdung durch Wachstum einzelner Klone beobachtet werden konnten, so sind mögliche Rückschläge nicht auszuschließen“, stellt der Heidelberger Experte für Gentherapie fest. So deuten erste Untersuchungen darauf hin, dass die Leukämie bei einem der Patienten durch die Insertion der retroviralen Vektoren mit ausgelöst wurde, ähnlich wie bei vorausgegangenen Gentherapiestudien in Paris und London.
„Neuere Genfähren könnten möglicherweise solche Nebenwirkungen verhindern, stehen uns aber derzeit noch nicht im klinischen Maßstab zur Verfügung“, sagte Klein. „Wir hoffen aber, dass wir diese Technologie bereits in einem Jahr in einer Nachfolgegeneration dieser Studie einsetzen können.“
Vor der klinischen Anwendung der Gentherapie hat das interdisziplinäre Team um Professor Klein auch mit einer Gruppe von Philosophen und Bioethikern zusammengearbeitet. „Für unsere Kinder mit Wiskott-Aldrich-Syndrom, für die sich keine passenden Blutstammzellspender finden, bietet die Gentherapie eine Chance auf eine Rückkehr in ein normales Leben. Ein Beispiel dafür ist Felix“, erklärt Professor Klein.
Care for Rare-Stiftung
Professor Klein gründete 2009 die Care-for-Rare Foundation, damit Kinder mit seltenen Erkrankungen schneller Zugang zu einer modernen genetischen Diagnostik und zu innovativen Therapieverfahren erhalten können. Die Care-for-Rare Stiftung kooperiert mit einem internationalen Netzwerk von Ärzten und Wissenschaftlern. Die Förderung der klinischen Forschung erfolgt derzeit mit einem besonderen Schwerpunkt auf Krankheiten des Blutes und des Immunsystems.