Forscher entschlüsseln Mechanismus, der es Hautkrebs ermöglicht, ins Gehirn zu metastasieren - und hemmten seine Ausbreitung um 80%
"Die Behandlungen gibt es bereits, sie müssen nur umgewidmet werden"
Forscher der Universität Tel Aviv haben zum ersten Mal einen Mechanismus entschlüsselt, der es Hautkrebs ermöglicht, Metastasen im Gehirn zu bilden, und es ist ihnen gelungen, die Ausbreitung der Krankheit mit bestehenden Behandlungsmethoden um 60% bis 80% zu verzögern. Die ermutigende Studie wurde von Prof. Ronit Satchi-Fainaro und der Doktorandin Sabina Pozzi von der Sackler-Fakultät für Medizin der Universität Tel Aviv geleitet. Die Ergebnisse wurden in JCI Insight veröffentlicht .
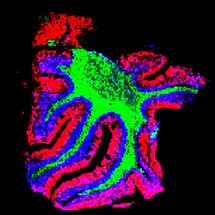
Die Wechselwirkungen zwischen Melanomen und Astrozyten
Tel Aviv University
"In einem fortgeschrittenen Stadium entwickeln 90% der Melanompatienten (Hautkrebs) Hirnmetastasen", erklärt Prof. Satchi-Fainaro. "Das ist eine rätselhafte Statistik. Wir erwarten, dass Metastasen in der Lunge und der Leber auftreten, aber das Gehirn sollte ein geschütztes Organ sein. Die Blut-Hirn-Schranke verhindert, dass schädliche Substanzen in das Gehirn eindringen, und hier funktioniert sie angeblich nicht - Krebszellen aus der Haut zirkulieren im Blut und schaffen es, das Gehirn zu erreichen. Wir haben uns gefragt, mit 'wem' die Krebszellen im Gehirn 'reden', um es zu infiltrieren."
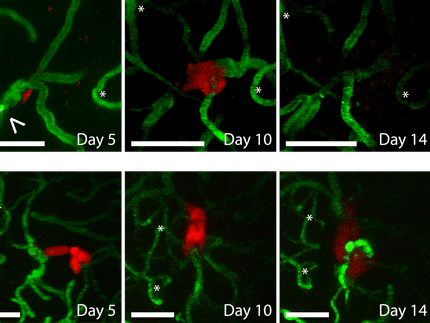
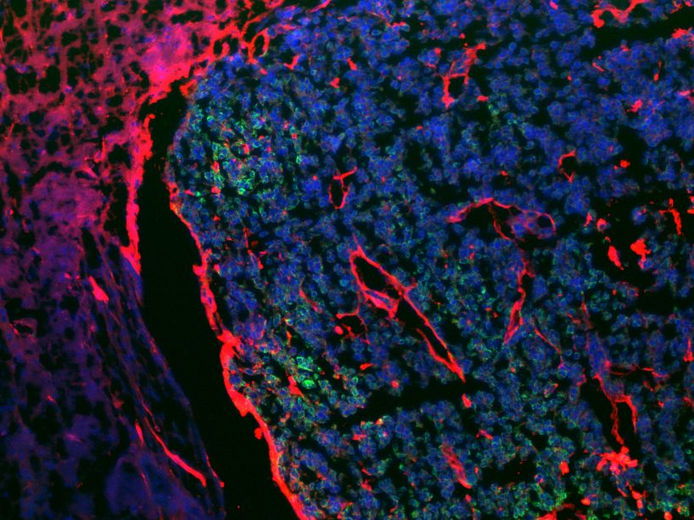
Die Forscher der Universität Tel Aviv fanden heraus, dass bei Melanompatienten mit Hirnmetastasen die Krebszellen Zellen namens Astrozyten "rekrutieren", sternförmige Zellen, die im Rückenmark und im Gehirn vorkommen und für die Homöostase, also die Aufrechterhaltung stabiler Bedingungen, im Gehirn verantwortlich sind.
"Die Astrozyten sind die ersten, die zum Beispiel bei einem Schlaganfall oder einem Trauma die Situation korrigieren", sagt Prof. Satchi-Fainaro, "und mit ihnen interagieren die Krebszellen, tauschen Moleküle aus und beschädigen sie. Außerdem rekrutieren die Krebszellen die Astrozyten, so dass diese die Ausbreitung der Metastasen nicht verhindern können. So erzeugen sie in den Bereichen der Melanomzellen-Astrozyten-Interaktion eine lokale Entzündung, die die Durchlässigkeit der Blut-Hirn-Schranke sowie die Teilung und Wanderung der Krebszellen erhöht. Die Kommunikation zwischen ihnen zeigt sich darin, dass die Astrozyten beginnen, ein entzündungsförderndes Protein namens MCP-1 (auch bekannt als CCL2) abzusondern, und als Reaktion darauf beginnen die Krebszellen, die Rezeptoren CCR2 und CCR4 zu exprimieren, von denen wir vermuteten, dass sie für die zerstörerische Kommunikation mit den Astrozyten verantwortlich sind".
Um ihre Hypothese zu überprüfen, versuchten Prof. Satchi-Fainaro und ihr Team, die Expression des Proteins und seiner Rezeptoren in genetisch veränderten Labormodellen und in 3D-Modellen von primären Melanomen und Hirnmetastasen zu hemmen. Zu diesem Zweck verwendeten die Forscher sowohl einen Antikörper (biologisches Molekül) als auch ein kleines Molekül (synthetisch), das das MCP-1-Protein blockieren soll. Außerdem setzten sie die CRISPR-Technologie ein, um die Krebszellen genetisch zu verändern und die beiden Gene auszuschalten, die die beiden relevanten Rezeptoren CCR2 und CCR4 exprimieren. Mit jeder dieser Methoden gelang es den Forschern, die Ausbreitung der Metastasen zu verzögern.
"Mit diesen Behandlungen gelang es, das Eindringen der Krebszellen in das Gehirn und ihre anschließende Ausbreitung im Gehirn zu verzögern", sagt Prof. Satchi-Fainaro. "Es ist wichtig zu wissen, dass Melanommetastasen im Gehirn sehr aggressiv sind und nach einer Operation, Bestrahlung und Chemotherapie eine schlechte Prognose von 15 Monaten haben. Wir erreichten eine Verzögerung von 60 bis 80%, je nach Stadium des Eingriffs. Die besten Ergebnisse erzielten wir mit der Behandlung, die unmittelbar nach der chirurgischen Entfernung des primären Melanoms durchgeführt wurde, und wir konnten verhindern, dass die Metastasen in das Gehirn eindrangen; daher glaube ich, dass sich die Behandlung als Präventionsmaßnahme für die Klinik eignet. Sowohl der Antikörper als auch das von uns verwendete kleine Molekül - die in erster Linie zur Behandlung von Sklerose, Diabetes, Leberfibrose und Herz-Kreislauf-Erkrankungen sowie als Biomarker für andere Krebsarten dienen sollen - wurden bereits im Rahmen klinischer Studien am Menschen getestet. Daher gelten diese Behandlungen als sicher, und wir können versuchen, sie für das Melanom wiederzuverwenden."
Hinweis: Dieser Artikel wurde mit einem Computersystem ohne menschlichen Eingriff übersetzt. LUMITOS bietet diese automatischen Übersetzungen an, um eine größere Bandbreite an aktuellen Nachrichten zu präsentieren. Da dieser Artikel mit automatischer Übersetzung übersetzt wurde, ist es möglich, dass er Fehler im Vokabular, in der Syntax oder in der Grammatik enthält. Den ursprünglichen Artikel in Englisch finden Sie hier.