Krankheitserreger stumm schalten
Saarbrücker Forscher entwickeln neuartige Strategie zur Behandlung eines Krankenhauskeims
Das Bakterium Pseudomonas aeruginosa ist einer der häufigsten Verursacher von Lungenentzündungen und stellt Krankenhäuser weltweit vor eine große Herausforderung. Die Behandlung von Infektionen mit Psuedomonas aeruginosa gestaltet sich meist schwierig, da das Bakterium sogenannte Biofilme bildet, in denen es vor Medikamenten geschützt ist. Dr. Martin Empting und sein Team haben in Zusammenarbeit mit mehreren Gruppen am Helmholtz-Institut für Pharmazeutische Forschung Saarland (HIPS) nun eine innovative Methode entwickelt, um die Ausbildung dieser Biofilme zu stören und somit die Behandlung von Infektionen mit Pseudomonas aeruginosa zu erleichtern.
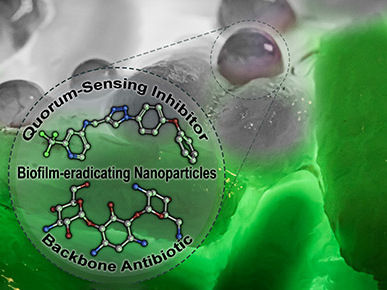
Zweifach beladene Nanopartikel, die einen Quorum Sensing Inhibitor (QSI) und das Standard-Antibiotikum Tobramycin tragen, eradizieren Biofilme von Pseudomonas aeruginosa. Der QSI stört spezifisch die Regulation von pathogenitätsbestimmenden Eigenschaften und potenziert dadurch die antibiotische Effizienz gegen dieses ansonsten hartnäckige Bakterium.
© Martin Empting/HIPS
Pseudomonas aeruginosa ist in der Lage, fast jeden Teil des menschlichen Körpers zu besiedeln. Somit kann es eine Vielzahl von Infektionskrankheiten verursachen. Der Grund für den Erfolg des Bakteriums liegt unter anderem in seiner Fähigkeit, Biofilme zu produzieren und sich darin einzunisten. Diese Biofilme bestehen aus einer Mischung verschiedener Biomoleküle wie Zucker, Proteine und Lipide und bieten dem Erreger sowohl Schutz vor Zellen des menschlichen Immunsystems als auch vor Medikamenten wie Antibiotika. Zudem treten in der EU bei rund zehn Prozent aller Pseudomonas-Infektionen Resistenzen gegen drei oder mehr der geläufigen Antibiotikaklassen auf, was die Lage zusätzlich verschärft.
Um dem resultierenden Bedarf nach innovativen Strategien und Behandlungsmöglichkeiten gerecht zu werden, haben Forscher vom HIPS, einem Standort des Helmholtz-Zentrums für Infektionsforschung (HZI) in Zusammenarbeit mit der Universität des Saarlandes, nun einen erfolgversprechenden Ansatz entwickelt. Statt die krankmachenden Bakterien wie bei üblichen Ansätzen zu töten, werden sie zunächst „entwaffnet“. Im konkreten Fall bedeutet das, die Kommunikation zwischen den einzelnen Bakterien zu unterbinden. Martin Empting, Leiter der Studie am HIPS, sagt: „Pseudomonas aeruginosa bildet nur dann Biofilme und krankmachende Moleküle in großem Maße aus, wenn sich eine ausreichende Anzahl an Bakterien zusammenfindet.
Um zu wissen, wann dieser Zeitpunkt erreicht ist, müssen die Erreger miteinander kommunizieren. Unsere neu entwickelten Substanzen greifen an dem Protein PqsR, einem wichtigen Bestandteil des Kommunikationssystems von Pseudomonas aeruginosa, an und stören dadurch die Bildung des Biofilms sowie einiger bakterieller Toxine.“
Können die Bakterien keinen Biofilm mehr produzieren, sind sie besser zugänglich – sowohl für Zellen des menschlichen Immunsystems als auch für konventionelle Antibiotika. Letzteres konnte das Team um Martin Empting im Rahmen der Studie zeigen, die nun in der Fachzeitschrift Advanced Science veröffentlicht wurde. Werden die neuartigen PqsR-Inhibitoren vor der Verarbreichung zusammen mit dem Antibiotikum Tobramycin in speziell entwickelten Nanopartikeln verpackt, so sinkt die zur Bekämpfung des Biofilms notwendige Dosis des Antibiotikums sogar um das mehr als 30-Fache. „Ein Medikament ist am Ende natürlich viel mehr als allein der Wirkstoff“, sagt Prof. Claus-Michael Lehr, Leiter der Abteilung für Wirkstofftransport über Biologische Barrieren. „Dieser muss möglichst gezielt und in hoher Konzentration seinen Wirkort erreichen, da er andernfalls möglicherweise unerwünschte Effekte und vor allem die Ausbildung von Resistenzen fördert. Dazu müssen verschiedene biologische Barrieren überwunden werden, wie in diesem Fall die Lunge selbst, die von den Bakterien gebildeten Biofilme, aber auch die bakterielle Zellwand. Hierbei können Nanocarrier einen erheblichen Beitrag leisten.“
Neben der potenten Aktivität der entwickelten Moleküle legten die Forscher auch einen besonderen Fokus auf deren Verträglichkeit. „Ein wichtiger Teil unserer Arbeit ist es, mögliche Nebenwirkungen so früh wie möglich zu erkennen und durch gezielte chemische Modifikation der entwickelten Substanzen zu vermeiden“, sagt Prof. Anna Hirsch, Leiterin der Abteilung Wirkstoffdesign und Optimierung am HIPS. „Eine gute Wirksamkeit ist nur die halbe Miete. Da wir die von uns entwickelten Moleküle in die Anwendung bringen wollen, müssen wir stets auch im Auge behalten, wie sich die Substanzen im Körper verhalten und für eine Anwendung am Menschen so weit wie möglich optimieren. Hierbei spielt es auch eine Rolle, an welchem Ort im Körper die Substanzen benötigt werden.“ Basierend auf den bisherigen Ergebnissen zeigen die neuen Wirkstoffe hohes Potenzial für eine Anwendung bei Infektionen der Lunge.
Prof. Rolf Müller, Geschäftsführender Direktor des HIPS und Leiter der Abteilung Mikrobielle Naturstoffe, sieht ebenfalls hohes Potenzial in den entwickelten Substanzen: „Diese neuen Moleküle sind ein hervorragender und innovativer Ansatz im Kampf gegen resistente Erreger und Infektionskrankheiten im Allgemeinen. Da sie Erreger nicht direkt abtöten, besteht auch ein deutlich geringerer Selektionsdruck. Das gibt uns Grund zur Hoffnung, dass sich Resistenzen nur deutlich langsamer entwickeln als bei Antibiotika.“
Das Potenzial dieser Art von „entwaffnenden“ Substanzen, auch Pathoblocker genannt, wurde auch von der US-amerikanischen Förderorganisation CARB-X erkannt. Sie fördert die Arbeiten von Anna Hirsch auf diesem Gebiet seit Ende 2020 mit Fördergeldern in Höhe von 1,46 Millionen Euro.