Möglicher neuer Therapieansatz gegen Neurodermitis
Wie reagiert das Immunsystem auf Pilze auf unserer Haut? Forscher der Universität Zürich weisen nach, dass die gleichen Abwehrzellen, die vor Hefepilzen schützen, die entzündlichen Symptome der Neurodermitis begünstigen. Eine Therapie mit Antikörpern könnte die chronische Hautkrankheit lindern.
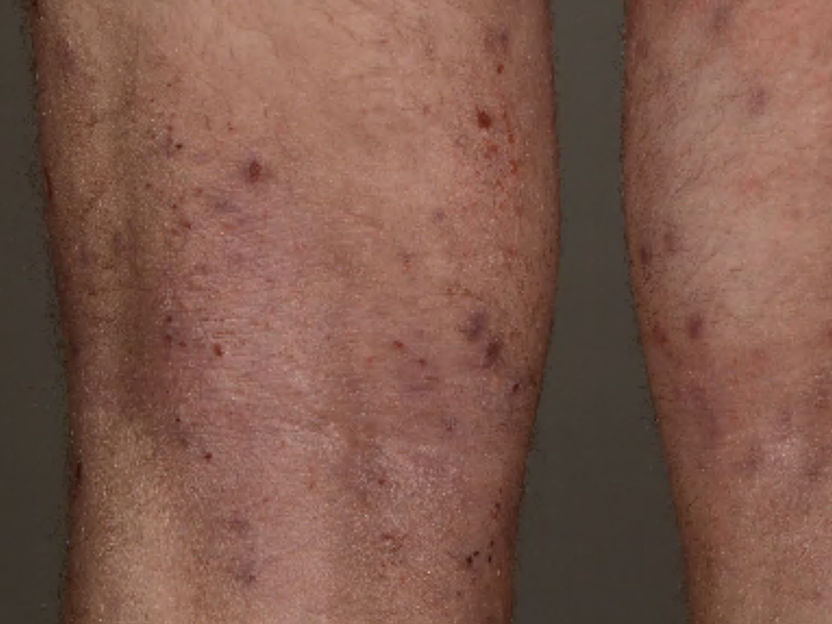
Neurodermitis zeichnet sich durch trockene, gerötete Haut und starken Juckreiz zum Beispiel in den Kniekehlen aus.
Dermatologische Klinik, USZ
Die Haut von Mensch und Tier ist dicht mit Pilzen besiedelt. Man vermutet, dass die kleinen Hefepilze namens Malassezia, die nebst Bakterien und Viren Bestandteil der gesunden Mikroflora der Haut sind, die Abwehrkräfte stärken und das Immunsystem auf die Begegnung mit gefährlichen Krankheitserregern vorbereiten – ähnlich wie gewisse Bakterien dies tun. Anders als bei den Bakterien weiss man jedoch noch wenig über die physiologischen Prozesse, die die allgegenwärtigen Pilze auf der Haut unter Kontrolle behalten.
Immunologen der Universität Zürich zeigen nun, dass das Immunsystem für das Gleichgewicht auf der Haut verantwortlich ist. Sie konnten erstmals bei Mäusen und beim Menschen nachweisen, dass die Malassezia-Pilze das Immunsystem dazu anregen, den Botenstoff Interleukin-17 zu bilden. «Wird der Botenstoff nicht ausgeschüttet oder fehlen die Interleukin-17-produzierenden Abwehrzellen, kann der Pilz uneingeschränkt wachsen und überwuchert die Haut», erklärt Salomé LeibundGut-Landmann, Professorin und Leiterin der Abteilung für Immunologie an der Vetsuisse-Fakultät der UZH.
Pilz kann Hautallergie fördern
Was aber passiert, wenn das Gleichgewicht auf der Körperoberfläche aus den Fugen gerät? Es gibt Hinweise, dass die normalerweise harmlosen Malassezia-Pilze gerade bei Neurodermitis eine Rolle spielen. Bei dieser chronisch- entzündlichen Hautallergie kommt es zu einer Überreaktion des Immunsystems gegen Antigene aus der Umwelt, etwa gegen Hausstaubmilben. Es bilden sich Ekzeme, die sich durch trockene, gerötete Haut und starken Juckreiz zum Beispiel in den Gelenkbeugen kennzeichnen und bis zu 20 Prozent der Kinder und bis zu 10 Prozent der Erwachsenen betreffen. Auch bei Hunden gehört diese allergische Dermatitis zu den allerhäufigsten Hauterkrankungen.
Die vorliegende Studie bestätigt, dass die Interleukin-17-produzierenden Immunzellen, die normalerweise vor den Pilzen schützen und deren Wachstum in Schach halten, zur Entstehung von Neurodermitis beitragen. Der Pilz wird sozusagen auf der Haut zum Allergen und ruft eine Überreaktion des Immunsystems mit entsprechenden Entzündungsmerkmalen auf der Haut hervor. Experimente mit Zellen von betroffenen Neurodermitis-Patienten, die zusammen mit dem Universitätsspital Zürich und der ETH Zürich durchgeführt wurden, untermauern diese Erkenntnis.
Behandlung mit therapeutischen Antikörpern
«Die Ergebnisse unserer Studie legen nahe, dass bei Neurodermitis therapeutische Antikörper, die die Wirkung von Interleukin 17 neutralisieren, wirksam sein könnten. Diese Antikörper existieren bereits und werden bei der Behandlung von Schuppenflechten mit grossem Erfolg eingesetzt», sagt die verantwortliche Autorin LeibundGut-Landmann.
Allerdings bleibt noch zu klären, warum die Immunantwort gegen den allgegenwärtigen Malassezia-Pilz krankhaft werden kann und warum die normalerweise schützenden Immunmechanismen bei Neurodermitis-Patienten versagen.
Originalveröffentlichung
Weitere News aus dem Ressort Wissenschaft
Meistgelesene News
Weitere News von unseren anderen Portalen
Verwandte Inhalte finden Sie in den Themenwelten
Themenwelt Antikörper
Antikörper sind spezialisierte Moleküle unseres Immunsystems, die gezielt Krankheitserreger oder körperfremde Substanzen erkennen und neutralisieren können. Die Antikörperforschung in Biotech und Pharma hat dieses natürliche Abwehrpotenzial erkannt und arbeitet intensiv daran, es therapeutisch nutzbar zu machen. Von monoklonalen Antikörpern, die gegen Krebs oder Autoimmunerkrankungen eingesetzt werden, bis hin zu Antikörper-Drug-Konjugaten, die Medikamente gezielt zu Krankheitszellen transportieren – die Möglichkeiten sind enorm.
Themenwelt Antikörper
Antikörper sind spezialisierte Moleküle unseres Immunsystems, die gezielt Krankheitserreger oder körperfremde Substanzen erkennen und neutralisieren können. Die Antikörperforschung in Biotech und Pharma hat dieses natürliche Abwehrpotenzial erkannt und arbeitet intensiv daran, es therapeutisch nutzbar zu machen. Von monoklonalen Antikörpern, die gegen Krebs oder Autoimmunerkrankungen eingesetzt werden, bis hin zu Antikörper-Drug-Konjugaten, die Medikamente gezielt zu Krankheitszellen transportieren – die Möglichkeiten sind enorm.