Neue Therapieansätze bei nekrotisierender Fasziitis
Schutzeffekt von erreger-spezifischen Antikörpern im frühen Infektionsstadium entdeckt
Die nekrotisierende Fasziitis (NF) ist die schwerwiegendste Form eines durch Bakterien vermittelten Gewebeabsterbens. Ein Hauptschuldiger an dieser Erkrankung ist das Bakterium Streptococcus pyogenes. Die Infektionen verlaufen rasant und sind beim Erkrankten mit verheerenden Nebeneffekten von schweren Nekrosen bis zum toxischen Schock verbunden. Sie enden oft sogar tödlich. Wird die Infektion jedoch rechtzeitig erkannt, ist sie mit einer medikamentösen Behandlung und der Entfernung des betroffenen Gewebes heilbar. Wissenschaftler des Helmholtz-Zentrums für Infektionsforschung (HZI) haben jetzt die entscheidende Rolle und den schützenden Effekt von erreger-spezifischen Antikörpern im ersten Stadium der Streptococcus-Infektion identifiziert. Damit könnte ein früher klinischer Einsatz eines Cocktails an humanem Immunoglobulin G, welcher solche spezifischen Antikörper enthält, die Ausbildung von Gewebenekrosen und ein Fortschreiten der Krankheit verhindern. Die Studie wurde in Kooperation mit Klinikern der Universitätskrankenhäuser in Bergen (Norwegen), Göteburg und Stockholm (Schweden) sowie Kopenhagen (Dänemark) durchgeführt und vor kurzem im Journal of Infectious Diseases veröffentlicht.
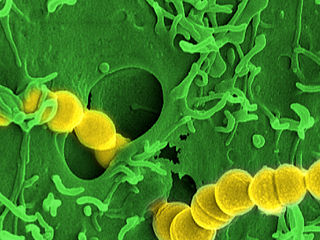
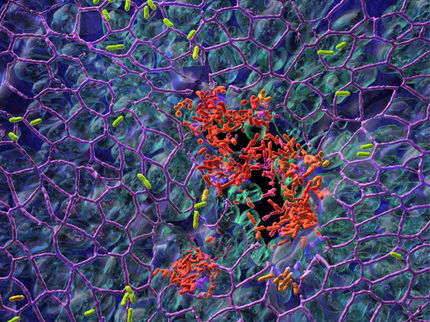
Streptococcus pyogenes löst am häufigsten nekrotisierende Fasziitis aus.
© HZI / Manfred Rohde
Streptococcus pyogenes ist eine weit verbreitete Streptokokken-Art und als Erreger der bakteriellen Angina, landläufig Mandelentzündung genannt, bekannt. Auch hinter Scharlach oder einer Mittelohrentzündung kann das Bakterium stecken. Krankheitserreger der Art Streptococcus pyogenes werden jedoch auch als „fleischfressende Bakterien“ bezeichnet, da sie in das Unterhautgewebe und die Faszien – die Weichteilkomponenten des Bindegewebes – eindringen und immense Zerstörungen anrichten können. Ihre Eintrittspunkte in den Körper sind unterschiedlich – ein Schnitt, manchmal auch ein Stich wie von einem Dorn oder Insekt. Die nekrotisierende Fasziitis äußert sich beim Erkrankten zunächst in starken örtlichen Schmerzen und Fieber gefolgt von einem Anschwellen der betroffenen Regionen, bis schließlich ganze Hautbereiche absterben. Daher rührt auch der Name der Krankheit. Die dramatischen Auswirkungen, die unklare Herkunft, das schnelle Fortschreiten und die komplizierte Diagnose dieser lebensbedrohlichen Infektionskrankheit machten neue Forschung auf diesem Gebiet so wichtig.
„Es gibt verschiedene Bakterienarten, die ein solch rasantes Gewebesterben auslösen können“, sagt Prof. Dietmar Pieper, Mikrobiologe am HZI und Leiter der Forschungsgruppe „Mikrobielle Interaktionen und Prozesse“, die an der Studie beteiligt war. „Einer der häufigsten Auslöser ist Streptococcus pyogenes. Das Robert-Koch-Institut geht für diesen Erreger davon aus, dass bis zu 20 Prozent der Bevölkerung das Bakterium beherbergen, ohne Krankheitssymptome zu zeigen. In seltenen Fällen kann es aber schwere Infektionen oder eine nekrotisierende Fasziitis verursachen.“
Die Infektionskrankheit ist, sofern sie rechtzeitig erkannt und medikamentös behandelt wird, heilbar. Derzeit sind die wesentlichen Therapieansätze: Antibiotika, um die Infektion zu bekämpfen, und eine hyperbare Sauerstofftherapie – die Zuführung von Sauerstoff unter einem erhöhten Umgebungsdruck, um die Immunantwort zu stärken und Bakterien abzutöten. Die Chirurgen müssen außerdem totes und beschädigtes Gewebe entfernen, damit die Wunden abheilen können. Unbehandelt würde sich rasch ein septischer Schock mit Multiorganversagen entwickeln.
Bisher war den Forschern noch unklar, warum sich bei einigen Patienten eine nekrotisierende Fasziitis (NF) mit Gewebenekrosen entwickelt und bei anderen nicht. „Die Entwicklung einer NF ist charakterisiert durch ein komplexes Zusammenspiel zwischen dem Immunsystem des Wirtes und dem Pathogen, welches eine Vielzahl von Virulenzfaktoren produziert, um die Immunantwort zu umgehen oder sie zu manipulieren“, sagt Dr. Andreas Itzek, Wissenschaftler im Team um Dietmar Pieper und Leiter der Studie. „Zu diesen Virulenzfaktoren gehören auch die Exotoxine von Streptococcus pyogenes – spezielle Giftstoffe, die das Bakterium absondert.“
Den HZI-Forschern ist es nun gelungen, die Rolle von speziellen pathogen-spezifischen Antikörpern und speziell solchen, die die Exotoxine von S. pyogenes neutralisieren können, bei der Entwicklung der nekrotisierenden Fasziitis aufzuklären. Dazu untersuchten sie Plasmaproben und bakterielle Isolate von Patienten mit dieser klinischen Infektion im Vergleich zu Proben von Patienten mit einer nicht nekrotisierenden Weichteilinfektion mit Streptococcus pyogenes. „Alle Patienten mit einer NF zeigten einen Mangel an spezifischen Antikörpern gegen den Erreger Streptococcus pyogenes und die Mehrheit seiner Exotoxine in der Anfangsphase der Infektion. Dies bedeutet einen bisher übersehenen Status der serologischen Empfindlichkeit bei Patienten mit einer nekrotisierenden Fasziitis, der potenziell mit dem Fortschreiten der Krankheit verbunden ist“, sagt Andreas Itzek. Demgegenüber scheint ein schon existierender Antikörper-Titer gegen die von S. pyogenes ausgeschiedenen Exotoxine zu verhindern, dass ein irreversibles Fortschreiten einer milden Gewebeinfektion in eine schwere nekrotisierende Fasziitis erfolgt.
„Besonders wichtig für eine zukünftige Therapie ist die Erkenntnis aus der Studie, dass die klinische Anwendung von intravenösem Immunglobulin G in der Frühphase der Infektion diesen beobachteten Antikörpermangel ausgleichen kann“, sagt Dietmar Pieper. Erfolgt die Therapie mit Immunglobuli G aber zu spät und die Gewebenekrose hat sich schon entwickelt, dann ist der Gewebezerfall nicht mehr aufzuhalten.
Originalveröffentlichung
Anshu Babbar, Trond Bruun, Ole Hyldegaard, Michael Nekludov, Per Arnell, INFECT Study Group, Dietmar H Pieper, Andreas Itzek; "Pivotal Role of Preexisting Pathogen-Specific Antibodies in the Development of Necrotizing Soft-Tissue Infections"; The Journal of Infectious Diseases; Volume 218, Issue 1, 5 June 2018, Pages 44–52.
Weitere News aus dem Ressort Wissenschaft
Meistgelesene News
Weitere News von unseren anderen Portalen
Verwandte Inhalte finden Sie in den Themenwelten
Themenwelt Antikörper
Antikörper sind spezialisierte Moleküle unseres Immunsystems, die gezielt Krankheitserreger oder körperfremde Substanzen erkennen und neutralisieren können. Die Antikörperforschung in Biotech und Pharma hat dieses natürliche Abwehrpotenzial erkannt und arbeitet intensiv daran, es therapeutisch nutzbar zu machen. Von monoklonalen Antikörpern, die gegen Krebs oder Autoimmunerkrankungen eingesetzt werden, bis hin zu Antikörper-Drug-Konjugaten, die Medikamente gezielt zu Krankheitszellen transportieren – die Möglichkeiten sind enorm.
Themenwelt Antikörper
Antikörper sind spezialisierte Moleküle unseres Immunsystems, die gezielt Krankheitserreger oder körperfremde Substanzen erkennen und neutralisieren können. Die Antikörperforschung in Biotech und Pharma hat dieses natürliche Abwehrpotenzial erkannt und arbeitet intensiv daran, es therapeutisch nutzbar zu machen. Von monoklonalen Antikörpern, die gegen Krebs oder Autoimmunerkrankungen eingesetzt werden, bis hin zu Antikörper-Drug-Konjugaten, die Medikamente gezielt zu Krankheitszellen transportieren – die Möglichkeiten sind enorm.