Neue Typ-1-Diabetes-Therapie verspricht eine langfristige Rückentwicklung
Was wäre, wenn statt täglicher Insulininjektionen oder dem Tragen von Pumpen alle paar Monate eine Spritze für Sie - oder Ihren Hund - den Typ-1-Diabetes rückgängig machen könnte?
Es könnte das Einführen gesunder Pankreaszellen wie ein trojanisches Pferd erfordern.
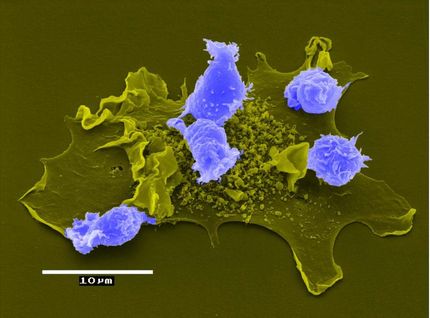
Das trojanische Pferd wäre in diesem Fall Kollagen, ein Protein, das der Körper bereits für den Aufbau von Muskeln, Knochen, Haut und Blutgefäßen benötigt. Eine Kollagenformulierung gemischt mit Pankreaszellen, die von Forschern der Purdue University in Zusammenarbeit mit der Indiana University School of Medicine entwickelt wurde, ist die erste minimal-invasive Therapie, die den Typ-1-Diabetes innerhalb von 24 Stunden erfolgreich umkehrt und die Insulinunabhängigkeit für mindestens 90 Tage aufrechterhält, wie eine präklinische Tierstudie zeigt.
Für diabetische Haustiere ist der nächste Schritt eine klinische Pilotstudie an Hunden mit natürlichem Typ-1-Diabetes, die in Zusammenarbeit mit dem Purdue's College of Veterinary Medicine durchgeführt wird.
"Wir wollen die Unterschiede von Maus zu Mensch erklären, indem wir den Hunden zuerst helfen. Auf diese Weise können die Hunde uns darüber informieren, wie gut die Behandlung beim Menschen funktionieren könnte", sagt Clarissa Hernandez Stephens, Erstautorin der Arbeit und Absolventin der Purdue's Weldon School of Biomedical Engineering.
"Wenn ich meinem Hund zweimal täglich eine Spritze gebe, muss ich ständig darüber nachdenken, wo ich bin und wann ich zu Hause sein muss. Es hat großen Einfluss auf meine Arbeit und mein Privatleben", sagt Jan Goetz, Besitzer eines diabetischen Hundes namens Lexi. "Diese Spritzen nicht geben zu müssen, würde Freiheit bedeuten."
Typ-1-Diabetes betrifft etwa eines von 100 Haustieren in den USA, darunter Hunde und Katzen, und etwa 1,25 Millionen amerikanische Kinder und Erwachsene.
David Taylor, ein Bewohner von Indiana, kämpft seit fast 50 Jahren mit Typ-1-Diabetes.
"Eine Typ-1-Diabetes-Diagnose war mein 18. Geburtstagsgeschenk, und seit dieser ersten Insulininjektion ist die Behandlung von Diabetes mein "anderer" Vollzeitjob", sagte Taylor. "Die Behandlungsmethoden haben sich in den letzten 50 Jahren enorm verbessert, lassen dem Patienten aber immer noch keine Auszeit. Eine Injektion alle paar Monate würde mir das fast normale Leben wiederherstellen, das ich als Erwachsener noch nicht hatte - und ich könnte mich von diesem Vollzeit-Job im Diabetes-Management zurückziehen."
Da Diabetes bei Hunden ähnlich beim Menschen vorkommt, ist die Behandlung bisher weitgehend gleich geblieben: Beide benötigen eine ganztägige Überwachung ihres Glukosespiegels und die Verabreichung von Insulin nach den Mahlzeiten.
Dies bedeutet auch, dass Hunde und Menschen potenziell von der gleichen Heilung profitieren könnten: Ein neuer Satz von Pankreaszellen, die die Zellhaufen, die sogenannten Inselzellen, ersetzen, die kein Insulin zur Überwachung des Blutzuckerspiegels abgeben.
Dennoch haben 20 Jahre Forschung und klinische Studien keine wirksame Inseltransplantationstherapie hervorgebracht, da mehrere Spender benötigt werden, die derzeitige Methode, die Inselzellen durch die Pfortader der Leber zu transportieren, zu invasiv ist und das menschliche Immunsystem dazu neigt, einen großen Teil der transplantierten Inseln zu zerstören.
Purdue Forscher änderten einfach, wie die Inselzellen verpackt wurden - erstens, innerhalb einer Lösung, die Kollagen enthält, und zweitens, als eine Injektion durch die Haut anstelle den ganzen Weg durch die Leber zu nehmen, um Patienten vor einem unangenehmen Eingriff zu bewahren.
"Traditionell transplantieren wir die Inselzellen in die Leber des Tieres und führen sie nie unter die Haut ein, zum großen Teil, weil die Haut nicht den Blutfluss hat, den die Leber für den Transport von Insulin hat, das von den Inselzellen freigesetzt wird. Und es gibt eine Menge Immunzellen in der Haut, also sind Wahrscheinlichkeiten der Abstoßung hoch", so Raghu Mirmira, Professor für Pädiatrie und Medizin und Direktor des Diabetes-Forschungszentrums an der Indiana University School of Medicine.
Das Team hat die Notwendigkeit einer Transplantation in die Leber überflüssig gemacht, indem es die vom Mirmira-Labor bereitgestellten Mausinselzellen gründlich mit der Kollagenlösung vermischt hat. Bei der Injektion direkt unter die Haut verfestigt sich die Lösung, der Körper erkennt das Kollagen und versorgt es mit Blut zum Austausch von Insulin und Glukose.
"Es ist minimal-invasiv; Sie müssen nicht in den Operationssaal gehen und diese Infusion in die Pfortader bekommen. Es ist so einfach, wie es kommt, gerade wie das Erhalten einer Injektion", erklärt Sherry Voytik Harbin, Professor für Bioingenieurwesen und medizinische Grundlagenforschung.
Die Forscher testeten die Wirkung der Lösung zwischen Mauszwillingen und Nicht-Zwillingen, um auf Abweichungen zu prüfen. Erste Studien zeigten, ob der Mausspender ein Zwilling zum Empfänger war, die diabetische Maus konnte mindestens 90 Tage ohne weitere Spritze gehen. Wenn es keine Zwillinge wären, hätte die Maus mindestens 40 Tage lang einen normalen Blutzuckerspiegel. Nahezu alle transplantierten Inseln überlebten beide Szenarien, so dass es nicht mehr nötig war, mehrere Spender für die vom Immunsystem abgetöteten zu finden.
Beim Übergang zur Prüfung der Formulierung bei natürlich diabetischen Hunden werden die Forscher die Machbarkeit der Transplantation von Schweineinselzellen oder Stammzellen untersuchen, die zur Insulinproduktion programmiert sind, in der Hoffnung, dass beide Methoden die Spenderverfügbarkeit weiter erhöhen werden.
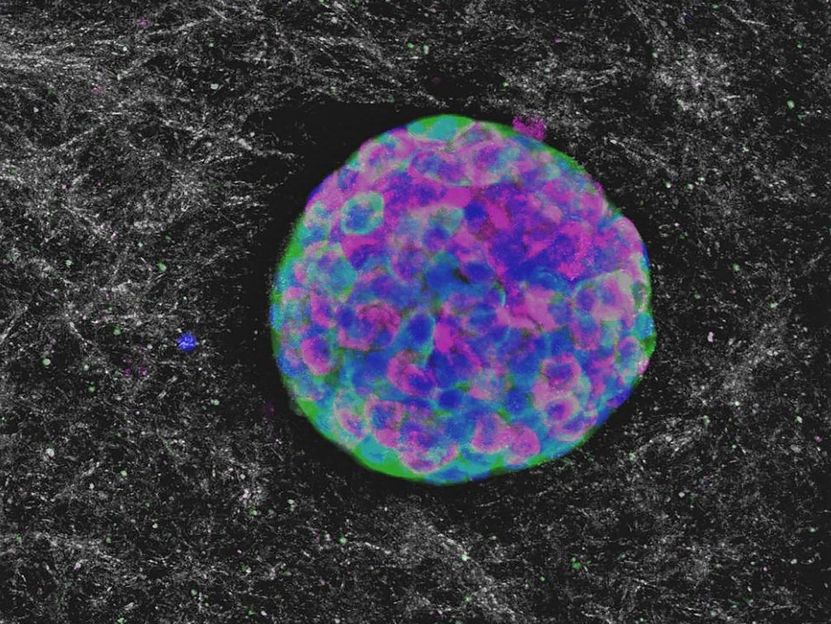
Purdue Forscher in Zusammenarbeit mit der IU School of Medicine injizierten erfolgreich eine Kollagenlösung mit Pankreaszellen in Diabetes-induzierte Mäuse, die für mindestens 90 Tage einen normalen Glukosespiegel erreichten.
Purdue University image/Clarissa Hernandez Stephens
Die Inseltransplantationstherapie könnte auch Folgen für eine bessere Behandlung schwerer Pankreatitis haben.
Originalveröffentlichung
Clarissa Hernandez Stephens, Kara S. Orr, Anthony J. Acton, Sarah A. Tersey, Raghavendra G. Mirmira, Robert V. Considine, and Sherry L. Voytik-Harbin; "In-situ type I oligomeric collagen macroencapsulation promotes islet longevity and function in vitro and in vivo"; American Journal of Physiology: Endocrinology and Metabolism; 2018