Herz und Darm sind unzertrennlich
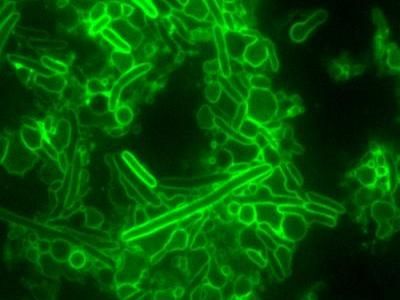
Medikamente können die Darmmikroben auf unterschiedliche Weise beeinflussen
Anzeigen
Ein Herz-Kreislauf-Leiden beeinflusst das Leben im Darm. Umgekehrt gilt das Gleiche: Die Keime des Darms wirken sich auf den Verlauf der Krankheit aus. Welche Chancen und Risiken das bietet und welche Rollen Arzneien dabei spielen, berichtet ein Team um die MDC-Forscherin Sofia Forslund in „Nature“.
Medikamente können die Darmmikroben auf unterschiedliche Weise beeinflussen.
© Isabel Romero Calvo/EMBL
Vor ein paar Jahren machte Dr. Sofia Forslund eine unerwartete Entdeckung. Gemeinsam mit dem damaligen Team um Professor Peer Bork vom Europäischen Laboratorium für Molekularbiologie (EMBL) in Heidelberg stellte die schwedische Bioinformatikerin fest, dass das Diabetesmedikament Metformin das Mikrobiom, also die Gesamtheit aller im Darm lebenden Keime, verändert. Wie Forslund herausfand, war der Einfluss dieses sehr oft verordneten Arzneimittels auf die Darmflora sogar stärker als der Diabetes selbst. Der Effekt galt als so überraschend, dass die Wissenschaftlerin ihre Arbeit in der Fachzeitschrift „Nature“ veröffentlichen konnte.
Bessere Therapien sind das Ziel
„Unsere jetzt publizierte Studie baut auf dieser Entdeckung auf“, sagt Forslund, die seit 2018 am Experimental and Clinical Research Center (ECRC ) die Arbeitsgruppe „Wirt-Mikrobiom Faktoren in Herz-Kreislauferkrankungen“ leitet. Das ECRC ist ein gemeinsames Institut des Max-Delbrück-Centrums für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC) und der Charité – Universitätsmedizin Berlin. „Wir wollten herausfinden, wie sich kardiometabolische Erkrankungen und das Mikrobiom gegenseitig beeinflussen, welche Rolle die verordneten Medikamente und auch Antibiotika dabei spielen und wie sich die beobachteten Effekte künftig womöglich nutzen lassen, um die jetzigen Behandlungsmöglichkeiten zu verfeinern und zu verbessern.“ Denn viele erwünschte, aber auch unerwünschte Wirkungen von Medikamenten würden im Körper ganz offenbar indirekt erzielt, und zwar über die Veränderung des Mikrobioms, sagt die Wissenschaftlerin.
Forslund ist die Erstautorin der erneut in „Nature“ publizierten Arbeit. Daneben waren auch diesmal das Heidelberger Team des Mikrobiom-Forschers und Letztautors der Studie Peer Bork sowie weitere Gruppen aus mehreren europäischen Ländern, insbesondere aus Deutschland, Frankreich und Dänemark, beteiligt. Finanziert wurde das im Jahr 2012 gestartete Forschungsprojekt mit dem Namen MetaCardis (Metagenomics in Cardiometabolic Diseases), an dem unter anderem klinische Mediziner, Bioinformatiker und Systembiologen mitgewirkt haben, von der Europäischen Union. Zu den kardiometabolischen Erkrankungen zählen zum Beispiel Herz-Kreislauf-Leiden wie die weit verbreitete koronare Herzerkrankung und Typ-2-Diabetes.
Unerwartete Effekte auf das Leben im Darm
Sofia Forslund und das MetaCardis-Team analysierten die Daten von 2.173 europäischen Patienten mit einer kardiometabolischen Erkrankung mithilfe verschiedener, zum Teil neu entwickelter statistischer Methoden. Damit konnten die Forscher die Auswirkungen von Arzneimitteln und Krankheiten getrennt voneinander betrachten. „So haben wir herausgefunden, dass Medikamente die Signaturen von Krankheiten maskieren und potenzielle Biomarker oder therapeutische Ziele verbergen können“, sagt Peer Bork.
„Eines der wichtigsten Ergebnisse unserer Arbeit ist die Erkenntnis, dass Medikamente – sowohl Antibiotika als auch Nicht-Antibiotika – die molekularen Merkmale des Mikrobioms und des Wirts in einem ähnlichen Ausmaß verändern, wie es die Krankheit und der Lebensstil, etwa die Ernährung und der Faktor Rauchen, zusammen tun“, erklärt Sofia Forslund. Das Ausmaß der beobachteten Veränderungen sei zudem abhängig von der Höhe der Medikamentendosis gewesen.
„Wir wissen, dass das Mikrobiom den Gesundheitszustand eines Patienten widerspiegeln und eine Reihe von Biomarkern zur Beurteilung des Schweregrads von Krankheiten liefern kann. Es wird jedoch oft übersehen, dass die zur Behandlung einer Krankheit eingesetzten Medikamente auch den Zustand des Mikrobioms beeinflussen“, fügt Rima Chakaroun hinzu, eine der Hauptautor*innen der Studie und Wissenschaftlerin am Universitätsklinikum Leipzig. Dr. Chakaroun ist derzeit Postdoktorandin am Wallenberg-Labor der Universität Göteborg. „Darüber hinaus haben wir herausgefunden, dass gleichzeitig eingenommene Medikamente sich in ihrer Wirkung auf das Mikrobiom gegenseitig verstärken können“, sagt Forslund. Manche Arzneien haben dabei einen durchaus positiven Effekt. So konnten die Wissenschaftler beispielsweise zeigen, dass die gleichzeitige Gabe von Betablockern und Diuretika, die beide gegen Bluthochdruck eingesetzt werden, im Darm mit einer steigenden Zahl von Bakterien der Gattung Roseburia assoziiert ist. Diese Keime wirken im Körper antientzündlich, indem sie Ballaststoffe abbauen und daraus kurzkettige Fettsäuren herstellen, die vor entzündlichen Prozessen schützen. „Solch unerwartete Effekte von Medikamenten könnten sich künftig medizinisch nutzen lassen“, sagt Forslund.
Antibiotika zerstören die Mikroben-Vielfalt
Einmal mehr haben die Forscher zudem zeigen können, dass insbesondere wiederholte Gaben von Antibiotika die Vielfalt der Mikroben im Darm nachhaltig zerstören. „Und ganz offenbar wirkt sich der Untergang der Darmkeime auch negativ auf die Entstehung und den Verlauf kardiometabolischer Erkrankungen aus“, sagt Forslund. Antibiotika sollten daher nach Möglichkeit immer nur dann verordnet werden, wenn es aus medizinischer Sicht unumgänglich sei. Auch sei es wichtig, Möglichkeiten zu erforschen, um die zerstörerischen Wirkungen der Antibiotika abzumildern. Diese beschränken sich nicht auf Herz-Kreislauferkrankungen. „Abgesehen von kardiometabolischen Erkrankungen verschlimmert der Verlust der Darmkeime viele andere chronische Krankheiten und schwächt die Wirksamkeit ihrer Behandlung ab“, sagt Co-Autor Professor Stanislav Dusko Ehrlich von MetaGenoPolis, einer Forschungseinheit für Mikrobiomanalyse am INRAE, dem französischen Forschungsinstitut für Landwirtschaft, Ernährung und Umwelt. Stanislav Dusko gehört zu den Forschenden, die 2013 in „Nature“ aufgedeckt haben, dass die Menschen in den Industrieländern ihre mikrobielle Vielfalt im Darm einbüßen.
„Außerdem muss man bei der Konzeption von Biomarker-Studien vorsichtig sein“, sagt Forslund. „Wenn ein bestimmtes biologisches Merkmal, das sich für die Diagnose oder Prognose einer Erkrankung eignen soll, nicht wegen der Krankheit, sondern nur aufgrund der Behandlung existiert, ist es womöglich kein guter Biomarker.“ Hier müsse man gut zwischen den einzelnen Effekten unterscheiden. Dazu seien weitere computergestützte Analysen erforderlich. „Die entsprechende Software entwickeln wir am MDC permanent weiter“, sagt Forslund.
Folgestudien sollen die Ergebnisse validieren
„Wichtig sind nun Folgeuntersuchungen, die unsere Erkenntnisse über den Einfluss von Medikamenten auf das Mikrobiom überprüfen“, sagt Forslund. Um wirklich kausale und nicht nur zufällige Zusammenhänge zu erkennen, seien unter anderem Studien hilfreich, bei denen einzelne Probandengruppen über einen längeren Zeitraum hinweg beobachtet würden. Ein Beispiel dafür ist die BeLOVE-Studie (Berlin Longterm Observation of Vascular Events, auf Deutsch: Berliner Langzeitbeobachtung vaskulärer Ereignisse), die derzeit Forschende der Charité – Universitätsmedizin Berlin, des Berlin Institutes of Health (BIH) und des MDC, darunter auch Sofia Forslund, gemeinsam durchführen. Dafür sollen insgesamt 10.000 Patienten mit Herz-Kreislauf-Erkrankungen rekrutiert werden.