Leberzellen in der Identitätskrise könnten Diabetikern helfen
Zelltherapie für Diabetes-Patienten rückt näher
Leberzellen lassen sich durch die Aktivierung eines einzigen Gens zu Vorläuferzellen der Bauchspeicheldrüse umprogrammieren. Dies konnte jetzt ein Forschungsteam vom Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC) an Mäusen zeigen. Eine wirksame und breit anwendbare Zelltherapie für Diabetes-Patienten rückt damit näher.
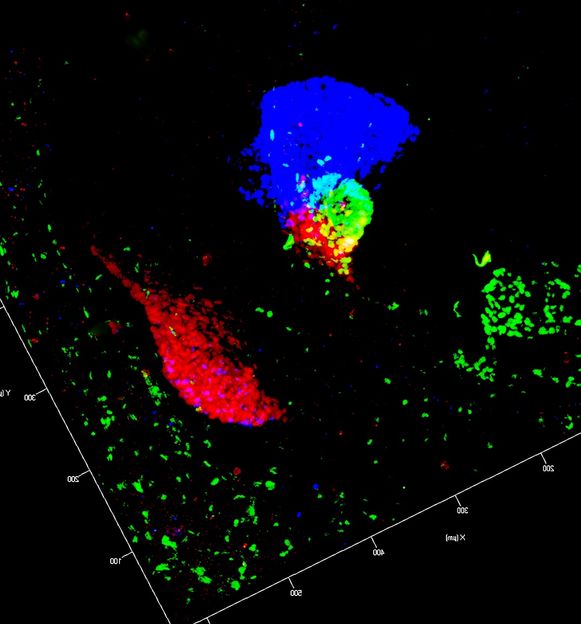
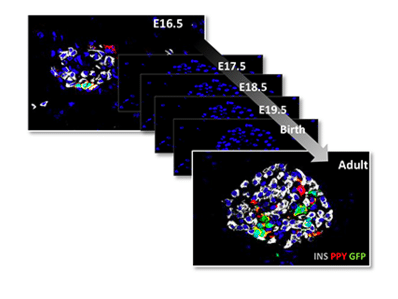
Eine 3D-Rekonstruktion der embryonalen Anlagen für Leber und Pankreas von der Maus. Zellen der Bauchspeicheldrüse sind rot und grün markiert, Leberzellen erscheinen blau.
Francesca Spagnoli, MDC
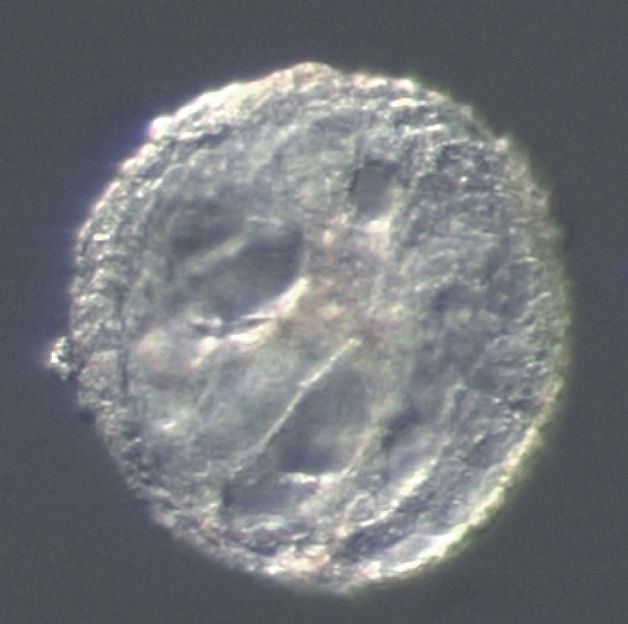
Ein Pankreas-Organoid, der mit Hilfe von umprogrammierten Leberzellen erzeugt wurde.
Francesca Spagnoli, MDC
Bei Menschen, die unter Diabetes Typ I leiden, gehen die Inselzellen der Bauchspeicheldrüse aufgrund einer unheilbaren Autoimmunreaktion zugrunde. Ohne Inselzellen produziert der Körper das Hormon Insulin nicht mehr, der Blutzuckerspiegel steigt und es kommt zum Diabetes. Die Erkrankten müssen sich lebenslang Insulin spritzen.
Diesen Menschen könnten eines Tages neue Bauchspeicheldrüsen-Zellen aus der Retorte helfen. Daran arbeitet MDC-Gruppenleiterin und Stammzellforscherin Dr. Francesca Spagnoli, die Leberzellen von Patienten zu Zellen der Bauchspeicheldrüse umprogrammieren will.
Spagnolis Forschungsteam ist nun erstmals gelungen, Leberzellen zuerst in ein weniger spezialisiertes Entwicklungsstadium zu verwandeln, sie also in eine Art „Identitätskrise“ zu stürzen. Danach konnten die Forschenden diese Zellen schrittweise zu Zellen mit Eigenschaften der Bauchspeicheldrüse umerziehen – und zwar mit Hilfe eines einzelnen Gens.
Vielversprechende Erfolge im Tierversuch
Dieses Gen namens TGIF2 ist im Gewebe der Bauchspeicheldrüsengewebe aktiv, nicht aber in der Leber. Für die aktuelle Studie testete Dr. Nuria Cerdá-Esteban aus Spagnolis Arbeitsgruppe, wie sich Zellen aus der Leber der Maus verhalten, wenn man ihnen zusätzliche Kopien des TGIF2-Gens verpasst.
Die Zellen verloren unter dem Einfluss von TGIF2 zuerst ihre Leber-typischen Eigenschaften und gewannen dann Eigenschaften der Bauchspeicheldrüse hinzu. Nachdem die Forschenden die modifizierten Zellen in Mäuse mit Diabetes transplantierten, verbesserte sich der Blutzuckerspiegel der Mäuse dauerhaft. Die umprogrammierten Leberzellen dienten also als Ersatz für Inselzellen, was die Zelltherapie von Diabetes ein Stück näherbringt.
Spagnoli möchte diese Ergebnisse nun auf den Menschen übertragen. Die Forscherin erhielt 2015 Fördergelder vom Europäischen Forschungsrat, um die Therapie an menschlichen Leberzellen zu erproben. „Es gibt Unterschiede zwischen Maus und Mensch, die wir noch überwinden müssen. Wir sind aber auf einem guten Weg, um eine gute Grundlage für die Entwicklung einer Therapie, einen 'proof of concept', zu entwickeln“, sagt die Forscherin.